
تاریخچه سمعک از ابتدا تا کنون
اولین سمعک شنوایی در سده ی 17 میلادی ساخته شد در مبحث تاریخچه ی سمعک باید دانست که حرکت به سمت سمعک های مدرن با پیدایش تلفن آغاز شد و اولین سمعک الکتریکی نیز در سال 1898 ساخته شد اما از اوایل صده ی 13 میلادی افرادی که از قدرت شنوایی کمی برخوردار بودند از شاخ حیواناتی مانند گاو و قوچ به عنوان اولین دستگاههای شنوایی استفاده می کردند و با گذشت زمان و پیشرفت علم و تکنولوژی با توجه به نیاز مردم در صده ی 18میلادی شیپور های گوشی که نمونه ی مدرن تر از شاخ حیوانات بود اختراع شد و مورد استفاده ی افراد با مشکلات شنوایی قرار گرفت.
تاریخچه ی شیپور شنوایی

ابداع شیپور های شنوایی در تاریخچه ی سمعک از مهم ترین مواردی ست که حتما باید به آن اشاره کرد که در قرن 18 میلادی اتفاق افتاد. طراحی این شیپورها به صورت قیفی شکل بوده و بدون شک می توان از آن به عنوان اولین اقدام بشر برای درمان کم شنوایی نام برد. این اختراع بشر نمی توانست صداها را تقویت کندو طبیعتاٌ ساختار آن با سمعک های امروزه تفاوت داشت. نحوه ی عملکرد آن به این صورت بود که صداها در قسمت قیفی شکل جمع می شدند و از طریق لوله ی باریکی به داخل گوش هدایت می شدند و می توانستند رضایت افراد کم شنوا را تا حدی جلب کنند این شیپورها گاهی عملکرد درستی نداشتند اما استفاده از این شیپورها تا قرن 19 که تلفن و برق اختراع شد تنها گزینه برای افراد با مشکلات شنوایی بود.
ساخت اولین سمعک های شنوایی در صده ی 19 و 20 میلادی
اختراع تلفن و برق در قرن 19 میلادی توانست به پیشرفت سمعک و کمک به درمان شنوایی در افراد کم شنوا نقش مهم و غیر قابل انکاری را ایفا کند و تاریخچه ی سمعک را به طور کامل متحول کند. افراد کم شنوا هنگامی که از گوشی های تلفن استفاده کردند متوجه این امر شدند که شنیدن صدای افراد در پشت گوشی تلفن برایشان به مراتب آسانتر و قابل فهم تر از شنیدن صدا در مکالمات روزمره شان است.جالب است بدانیم که شخص توماس ادیسون که خود به شخصه از مشکل شنوایی رنج می برد، اقدامات به عمل آمده در این زمینه (اختراع تلفن) را نشانی بر پیشرفت در زمینه ی دستگاه های شنوایی دانست.
نقش ادیسون در پیشرفت دستگاه های شنوایی
در سال 1870 توماس ادیسون یک فرستنده کربنی برای تلفن اختراع کرد که سیگنال های الکتریکی را تقویت کرده و سطح دسی بل را تا حدود 15 دسیبل (dB) افزایش داد، اگرچه معمولاً تقویت حدود 30 دسی بل لازم است تا افراد با ضعف شنوایی بتوانند بدون مشکل بشنوند، اختراع فرستنده کربن برای تلفن راه را برای این پیشرفت فناوری سمعک و با بهره گیری از سمعک های کربن، هموار کرد.
اگرچه محدودیت های فرکانسی و ایجاد صدای خراشیدگی نمی توانست این دستگاه ها را ایده آل کند ولی سمعک های کربنی از سال 1902 تا ظهور موج بعدی فناوری در همین زمینه مورد استفاده افرادی که مشکل شنوایی داشتند قرار گرفت و توانست مفید واقع شود به همین خاطر اشاره به این مورد در تاریخچه ی سمعک حائز اهمیت است.
استفاده از تکنولوژی لوله ی خلاء دار برای سمعک
در اوایل دهه ی 1920 میلادی از تکنولوژی لوله ی خلاء دار در ساخت سمعک استفاده شد که توانست سبب افزایش قدرت شنوایی در حدود 70 دسیبل (dB) بشود. که این میزان به نسبت قبل پیشرفت چشمگیری بود و بر همگان روشن شد که استفاده از سمعک های الکتریکی به مراتب بهتر از سمعک های کربنی است. تنها مشکل این سمعک ها سایز و حجم این سمعک ها بود، در ابتدا این سمعک ها از نظر ابعاد بسیار بزرگ بودند و به راحتی قابل حمل و جا به جایی نبودند و در سال 1924 سایز این سمعک ها کاهش چشمگیری یافت به صورتی که تمام این سمعک و محتوایش در یک باکس چوبی کوچک می توانست جای بگیرد اما همچنان این سمعک ها مشکل سنگینی و بزرگی از نظر ظاهری داشتند و از لحاظ کارایی قادر به تقویت همه ی صداهای موجود نبودند و اصلا قابل مقایسه با سمعک دیجیتال مورد استفاده ی امروز ما نبودند.
پیشرفت سمعک های شنوایی تا به امروز
تاریخچه ی سمعک در سالهای اخیر به این گونه است که تا سال 2000 به سمعک های شنوایی خصوصیتی اضافه شد که اجازه ی ورود برنامه به سمعک داده شد و تا سال 2005 سمعک های دیجیتال حدود 80 درصد از بازار سمعک را شامل شدند. تکنولوژی مورد استفاده در سمعک ها همان تکنولوژی ای است که در تلفن های همراه و کامپیوتر ها از آن استفاده می کنند.
پیشرفت تکنولوژی سمعک به گونه ای بوده است که حتی امکان اتصال آن به تلفن همراه و تلویزیون و کامپیوتر هم موجود است و دیگر خصوصیات موجود در سمعک مانند بلوتوث توانسته رقابت سنگینی در بازار سمعک فراهم آورد.
تحولات سمعک از روزهای دور تا به الان

در دنیای سمعک با توجه به آنچه در تاریخچه ی سمعک گفتیم، می توان مدعی بود که تکنولوژی راه دور و درازی را پیمود تا ما توانستیم به سمعک های امروزی و امکانات فعلی برسیم، در ابتدا برای حل این مشکل از شیپورهای گوشی استفاده می شد و در حال حاضر به موقعیتی رسیده ایم که سمعک ها باطری های قابل تعویض دارند و نحوه ی استفاده از آن ها بسیار آسان است و هوشمندی این سمعک ها به گونه ای است که به راحتی می توانند خودشان را با شرایط فعلی کاربر وقف دهند و بهترین کاربری را فراهم آورند و ما امید داریم که حتی در آینده ابعاد سمعک ها کوچک تر شده و بتواند حس رضایت بیشتری به فرد دهد.
دستگاههای شنوایی در قرن 17 و 18 میلادی از نظر فیزیکی به چه شکل بوده اند؟
اولین دستگاه های شنوایی که ما از آنها به عنوان ابتدایی ترین نوع سمعک شنوایی یاد می کنیم در قرن 17 و 18 میلادی اختراع شدند و در کل شکل فیزیکی آن ها به صورت شاخ حیواناتی مانند گاو بود و جنس اصلی این سمعک ها از صدف، شیشه و چوب بود که با گذشت زمان از فلزات نیز در ساخت این سمعک ها استفاده شد، این دستگاه ها به راحتی توانستند در آن برهه ی زمانی رضایت افرادی که از مشکلات شنوایی رنج می بردند را جلب کنند.
راه حل مردم در مواجهه با اندازه و حجم بالای دستگاه های شنوایی اولیه (سمعک)
می دانیم که سمعک های اولیه به هیچ وجه شباهتی به سمعک های مدرن امروزی هم از نظر ابعاد و هم از نظر کاربرد نداشتد، افراد از زمان های گذشته تا به امروز سعی در پنهان کردن این دستگاهها داشتند چرا که زیبایی همیشه برای انسان مقدم بوده و در قرن 17 و 18 میلادی با پنهان کردن این دستگاه ها در کلاه و مو و یقه و ریش و استفاده از مدلهای موی بافت (بوفانت) و آرایش های مویی دیگر، افراد تلاش برای در معرض دید قرار ندادن سمعک کردند و این مسئله حتی بر انتخاب نوع لباس افراد تاثیر می گذاشت و افراد تا جای ممکن از لباسهایی استفاده می کردند که بتواند سمعک را در خود مخفی و یا خارج از دید عموم قرار دهد.
اولین کمپانی تولید سمعک الکتریکی

چه کسی سمعک شنوایی دیجیتال را اختراع کرد ؟
برای اولین بار در سال 1898 Miller Reese Hutchison که یک مهندس برق و مخترع جوان بود که توانست با اختراع این نوع سمعک کمک فراوانی به تکنولوژی سمعک کند در طراحی او در اصل از یک جریان الکتریکی برای تقویت سیگنالهای ضعیف استفاده شد و برای اولین بار این سمعک وارد بازار شد ولی این دستگاه شنوایی دست و پا گیر بود و قابل حمل نبود.از مهمترین اختراع وی می توان به بوق های ماشین و سمعک های شنوایی دیجیتال اشاره کرد.
ابعاد اولین سمعک های شنوایی
ابعاد سمعک های شنوایی اولیه به قدری بزرگ بود که به راحتی می توانست آنها را در یک چمدان کوچک جای داد و به هیچ وجه تشابهی به سمعک هایی که امروزه مورد استفاده ما قرار می گیرد نداشت و همین امر استفاده از سمعک را برای افراد مشکل می کرد. سمعک های ابتدایی از نظر ابعادی هیچ شباهتی به سمعک آنالوگ، دیجیتال و هوشمند ندارند.
وزن اولین سمعک های شنوایی به چه صورت بود ؟
وزن سمعک های اولیه ی شنوایی در سالهای دور به قدری زیاد بود که امکان اتصال آن به بدن، مانند آنچه امروزه ما نسبت به سمعک در نظر داریم، وجود نداشت و میکروفن سمعک به بدنه ی آن وصل نبود و شامل یک میکروفن مستقل و تقویت کننده ی صدا و هدفون و باتری جداگانه بود.
تفاوت باطری در سمعک های اولیه نسبت به باتری های امروز

سایز باطری های گذشته در سمعک نسبت به سمعک های امروز خیلی بزرگتر بود ولی بر خلاف سایز بزرگ آن، این باطری ها بیشتر از چند ساعت کار نمی کردند که این امر خود به تنهایی می تواند یک عیب محسوب شود.
افراد مشهوری که از سمعک های شنوایی استفاده می کنند
می دانیم که امکان ابتلا به مشکلات شنوایی در همه ی افراد هست، افراد معروف و سرشناس نیز از این قاعده مستثنی نیستند، در ادامه چند تن از افراد سرشناسی که از سمعک های شنوایی استفاده می کنند را نام خواهیم برد:

- اوپی گلدبرگ Whoopi Goldberg
- اریک کلپتون Eric Clapton
- روگر دالتری Roger Daltrey
- لوییز میگوئل Luis Miguel
- لو فریگنو Lou Ferrigno
- بیل کلینتون Bill Clinton
- هلی بری Halle Berry
- جین لینچ Jane Lynch
- ربرت ردفورد Robert Redford
- هولی هانتر Holly Hunter
- جودی فاستر Jodie Foster
- و …
-
سمعک های شنوایی در عصر فعلی چیست ؟
برای دانستن تاریخچه ی دستگاه های شنوایی در ابتدا باید به این سوال که سمعک چیست پاسخ دهیم .
سمعک ها دستگاه های الکتریکی کوچکی هستند که افراد در داخل و یا پشت گوششان از آن استفاده می کنند سمعک ها در واقع صدا را برای افراد کم شنوا را تقویت کرده و باعث می شوند که افراد راحت تر بشنوند و بتوانند با افراد دیگر ارتباط برقرا کنند. این دستگاه ها کمک به شنوایی فرد هم در محیط ساکت و هم در محیط شلوغ و پر همهمه کمک می کند تا راحت تر صداهای اطراف را بشنوند .سمعک های پیشرفته ابتدا به صورت آنالوگ و بعد به صورت دیجیتال و در نهایت به صورت هوشمند در دسترس ما قرار گرفت .
سیر تکاملی سمعک های آنالوگ و دیجیتال و هوشند
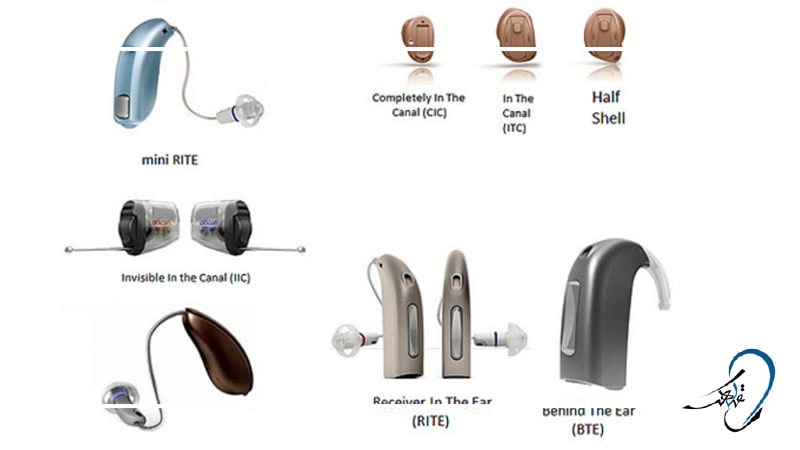
در ابتدا سمعک های آنالوگ مورد استفاده ی مردم بودند،این نوع سمعک صداهای اطراف را دریافت کرده و تمام این صداها را به یک میزان تقویت می کردند که به همین خاطر مورد نقد قرار می گرفتند و بعد از آن نوبت به سمعک های دیجیتال رسید که صدای دریافت شده از طریق میکروفون داخلی سمعک را از حالت آنالوگ به صورت دیجیتال در میآورد و به کیفیت صداها در سمعک می افزود. بعد از آن سمعک های پیشرفته مورد توجه قرار گرفتند این سمعک ها در حقیقت همان نوع پیشرفته ی سمعک های دیجیتال هستند که نیاز به خیلی از تنظیم ها ندارد و به طور هوشمندانه و خودکار خیلی از تنظیمات در آن اعمال می شود. در بحث تفاوت سمعک دیجیتال و هوشمند باید دانست که میزان تفکیک صداهای وارد شده به این سمعک ها نسبت به سمعک های دیجیتال بسیار بیشتر است.
تحولات اساسی در سمعک از گذشته تا به امروز به چه صورت است ؟
سمعک هایی که امروزه مورد استفاده ی افراد با مشکلات شنوایی قرار می گیرد راه طولانی پیموده اند تا به آنچه امروز ما می بینیم رسیده اند در مبحث تاریخچه ی سمعک قبل تر توضیح دادیم که سمعک های شنوایی در ابتدا بسیار بزرگ و حجیم و عموما به رنگ بژ بودند و از نظر ابعاد کاملا قابل رویت بودند، این در حالی ست که ما به لطف تکنولوژی هر ساله شاهد پیشرفت هرچه بیشتر سمعک هستیم، تولید کنندگان مانندSignia و Starkey وPhonak آپدیت های سمعک های خود را متناسب با آخرین آپدیت های تلفن های هوشمند انجام می دهند.
